Pierre Robin-szindróma Tünetek, okok, kezelés
az Pierre Robin szindróma (SPR), más néven Pierre Robin-szekvencia a craniofacialis szindrómákba vagy patológiákba sorolt genetikai eredetű rendellenesség (Arancibia, 2006)..
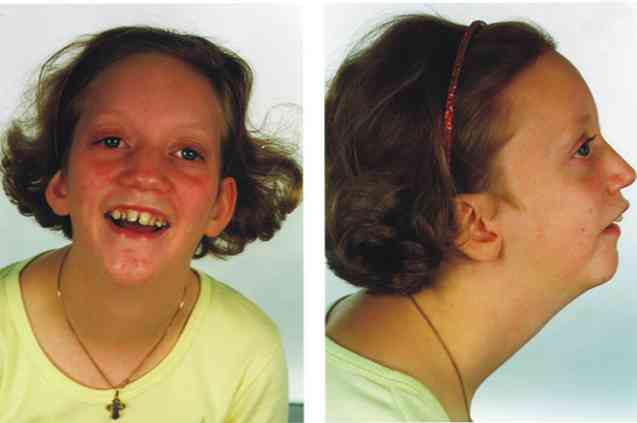
Klinikailag Pierre Robin-szindrómát három alapvető klinikai megállapítás jellemzi: micrognathia, glossoptosis és felső légúti elzáródás és a szájpadlás változó jelenléte (Sridhar Reddy, 2016).
E patológia etiológiai eredetét illetően a Pierre-Roben-szindróma a SOX9-gén specifikus mutációinak köszönhető, amelyek többsége diagnosztizálva van (Genetics Home Reference, 2016).
Általában ez a szindróma fontos orvosi szövődményeket, köztük a légzési elégtelenséget, az emésztőrendszereket vagy más craniofacialis rendellenességek kialakulását eredményezi (rendellenességek és dentofacialis malformációk szövetsége, 2016).
Másrészt Pierre-Robin-szindróma diagnózisát általában a születés pillanatáig nem erősítik meg, a klinikai eredményeken kívül elengedhetetlen a csontváltozások azonosítására szolgáló különböző radiológiai vizsgálatok elvégzése (Pierre Robin, Ausztrália, 2016)..
A Pierre Robin-szindrómában jelenleg nincs gyógyítás, azonban a csont- és izomrendszeri betegségek korrekciójára általában sebészeti megközelítéseket alkalmaznak. Emellett a légzőszervi és gasztrointesztinális adaptációk fontosak az életveszélyes orvosi komplikációk elkerülése érdekében (Rethe, Rayyan, Shoenaers, Dormaar, Breuls, Verdonck, Devriednt, Vander Poorten és Hens, 2015)..
Pierre Robin-szindróma jellemzői
A Pierre Robin-szindróma egy veleszületett patológia, amelynek klinikai megállapításai a születés pillanatától számítanak, és amelyek minden jellemzője a craniofacialis malformáció jelenlétéhez kapcsolódik (Genetics Home Reference, 2016).
Ezen túlmenően az orvosi szakirodalomban a Pierre Robin-szindrómában használt különböző kifejezéseket azonosíthatjuk: Pierre Robin-betegség, Pierre Robin rendellenessége vagy Pierre Robin szekvenciája (The National Craniofacial Association, 2016).
Egy bizonyos szinten ez a szindróma először 1891-ben íródott le Menerad és Lannelongue által. A klinikai jelentésekben két olyan beteget írtak le, akiknek a klinikai lefolyását a mandibularis csontszerkezet alulteljesítménye, a szájpadlás és a nyelvi elmozdulás vagy visszahúzódás jellemezte (Arancibia, 2006).
1923-ban azonban, amikor Pierre Robin leírta ennek a patológiának a klinikai spektrumát, tanulmányait a mandibuláris malformációval, abnormálisan nagy nyelvvel és jelentős légzési problémákkal küzdő gyermek esetére összpontosította (Gyermekkori Szövetség, 2016). ).
Bár ez a patológia főként a craniofacialis radiológiai eredmények alapján különböztethető meg, nagy mozgást jelent, amely a szívelégtelenséggel és táplálkozási problémákkal kapcsolatos orvosi komplikációkkal jár..
Pontosabban, a Pierre Robin-szindróma magas halálozási arányt mutat a légutak elzáródásával, a neurológiai rendellenességekkel vagy a szívváltozásokkal kapcsolatban (Sridhar Reddy, 2016)..
Másrészről sok szerző inkább csak Pierre-szekvenciát említi erre a patológiára, mivel a mandibuláris anomáliák hajlamosak a tipikus tünetek fennmaradására (Pierre Robin, Ausztrália, 2016)..
frekvencia
A Pierre Robin-szindróma elterjedtsége becslések szerint körülbelül egy eset egy 8500 élve született gyermek esetében, amelyek több mint 80% -a diagnosztizált más orvosi szövődményekkel és specifikus szindrómákkal (Arancibia, 2006)..
Másrészről az Egyesült Államok esetében Pierre Robin szindróma előfordulása 1 120 születésenként évente 1 eset (Lee, Thottam, Ford és Jabbour, 2015)..
Jelenleg nem azonosították a nemi, származási, földrajzi vagy bizonyos etnikai és faji csoportokhoz tartozó Pierre Robin-szindrómát..
Ezen túlmenően, amint azt korábban jeleztük, a Pierre Robin-szindróma a halálozási valószínűséggel rendelkező egyik craniofacialis patológiát jelenti. Az Egyesült Államokban az érintett személyek mintegy 16,6% -a hal meg az orvosi komplikációk kialakulása miatt (Lee, Thottam, Ford és Jabbour, 2015).
Előfordulási sorrendben a leggyakoribb másodlagos orvosi patológiák a következők: szív anomáliák (39%), központi idegrendszeri változások (33%) és egyéb szervek rendellenességei (24%) (Lee, Thottam, Ford és Jabbour, 2015).
Jelek és tünetek
A Pierre Robin szekvenciáját különbözteti meg a más típusú creneofacialis patológiáktól, három alapvető klinikai jellemző jelenlétével: micrognathia, glossoptosis és szájpadlás (Gyermekkori-kozmetikai szövetség, 2016, Genetics Home Reference, 2016, Rehté et al., 2015):
micrognatia
A micrognatia kifejezés a mandibularis szerkezet kialakulásának patológiás változásának meglétére utal, konkrétan, a végső forma csökkentett méretű, mint az érintett személy fejlettségi szintjére várható..
Ennek következtében ennek a craniofacialis szerkezetnek a hiányos fejlődése sokféle változást okoz, amelyek mindegyike a szájra és az arcra ható malformációk jelenlétéhez kapcsolódik..
A Micrognathia a Pierre Robin-szindróma által érintett emberek mintegy 91% -ában található orvosi jel.
glossoptosis
A glossoptózis kifejezés alatt a nyelv orális struktúrán belüli helyzetének rendellenes visszahúzására utalunk, különös tekintettel arra, hogy a nyelveket a mikroszkóp normál terméke mögött kell elhelyezni, és a szájüreg térfogatának csökkentését..
A nyelv helyzetével és szerkezetével kapcsolatos rendellenességek jelentős táplálkozási problémákat okozhatnak, amelyek súlyos orvosi állapothoz vezethetnek.
Ezenkívül más esetekben is meg lehet határozni egy abnormálisan nagy nyelvet (macroglossia), amely akadályozza többek között a légzést, rágást vagy funkcionális nyelv előállítását..
Ezen túlmenően a glossoptosis Pierre Robin szindróma egyik leggyakoribb klinikai tünete, amelyet a diagnosztizált esetek körülbelül 70-85% -ában figyeltek meg. Míg a macroglossia kisebb százalékban megfigyelhető, az érintett egyének mintegy 10-15% -ában.
Szájpadlás
Ez a kifejezés a palatalis vagy orális tetőterületeken a malformáció jelenlétére utal, azaz a hiányos mandibularis fejlődéshez kapcsolódó repedések vagy lyukak jelenléte figyelhető meg.
A többi klinikai eredményhez hasonlóan a szájpadlás jelentős változásokat okozhat az étrendben.
Ezeken a jeleken és tüneteken kívül más típusú változásokat is lehet azonosítani, amelyek között szerepelnek (Arancibia, 2006, Rehté et al., 2015):
- Nazális rendellenességek.
- Szembetegségek.
- Változások és izom-csontrendszeri rendellenességek, amelyek alapvetően az oligodactyly kialakulásához kapcsolódnak (az ujjak számának csökkenése, kevesebb mint 5 a kezekben vagy lábakban) klinikailag (az ujjak pozíciójának keresztirányú eltérése), polidaktikusan (az ujjak számának növekedése), hypermobilitással az ízületek (abnormálisan túlzott ízületi mobilitás növekedése), a phanganges diszplázia (a hiányos vagy hiányos csontfejlődésű phanganges) vagy szindikta (több ujj fúziója)
- Egyéb változások: a végtagok struktúrájában vagy a gerincben is azonosíthatóak a malformációk.
A leggyakoribb orvosi komplikációk
A fent felsorolt orvosi jellemzőkön kívül más rendszerek több rendszerhez is kapcsolódhatnak (Arancibia, 2006, Gyermekkori-kozmetikai Egyesület, 2016, Genetika fő referencia, 2016, Rehté et al., 2015):
Szívváltozások
A szívváltozások az egyén egészségét jobban befolyásoló orvosi komplikációk egyikét jelentik, ami jelentős kockázatot jelent a túlélésük szempontjából. A kardiovaszkuláris rendszerrel kapcsolatos jelek és tünetek általában gyógyászati és / vagy sebészeti megközelítéssel kezelhetők.
A leggyakoribb szív anomáliák közé tartozik a szív-szűkület, a tartós foramen-ovál, az artériás septumváltozás vagy a magas vérnyomás..
Neurológiai változások
Pierre Robin-szindróma genetikai eredete különböző neurológiai rendellenességek kialakulását is magában foglalhatja, főként a központi idegrendszer (CNS) rendellenességek jelenlétével összefüggésben..
Így például a Pierre Robin-szindrómához kapcsolódó neurológiai rendellenességek közé tartozhatnak a hidrocefalusz, a Chiari-malformáció, az epilepsziás epizódok vagy a pszichomotoros készségek megszerzésének késedelme..
Légzőszervi betegségek
A légzőszervi megbetegedések az egyik legjelentősebb tulajdonsága, mivel mind a beteg halálát okozhatják a légzési elégtelenség miatt, mind az idegrendszeri oxigénhiány miatt az agykárosodás kialakulását..
Így sok esetben sebészeti korrekciók szükségesek a légutak felszabadításához, főleg a mandibuláris diszplázia korrekciójához vagy a nyelv helyzetéhez..
Teljesítmény anomáliák
Mint a légzési rendellenességek esetében, a táplálkozási problémák főként mandibula malformációkból származnak.
Ezért a születés óta elengedhetetlen, hogy azonosítsuk azokat a rendellenességeket, amelyek megnehezítik a táplálást, és így csökkentik az alultápláltsághoz kapcsolódó orvosi patológiák kialakulásának valószínűségét.
okai
Pierre Robin szindróma vagy szekvenciája genetikai etiológiai eredetű, ami a SOX9 gén megváltozásával jár. Bár ezt az anomáliát a Pierre Robin-szindróma elszigetelt esetek többségében azonosították, néhány klinikai jellemzője társítható egy másik típusú genetikai mutációval (Genetics Home Reference, 2016)..
Konkrétan, a SOX9 gén alapvető szerepet játszik az arányos biokémiai utasításokban, amelyek szükségesek a különböző szövetek és szervek fejlődésében és kialakulásában részt vevő fehérje előállításához a magzati fejlődés során (Genetics Home Reference, 2016).
Ezenkívül a jelenlegi kutatások azt mutatják, hogy a SOX9 fehérje szabályozhatja más típusú gének aktivitását, különösen azokat, amelyek részt vesznek a vázszerkezet kialakulásában és ezért a mandibilisben (Genetics Home Reference, 2016).
Ennek eredményeként a genetikai változások megakadályozzák bizonyos struktúrák megfelelő morfológiai fejlődését, ezért a kardinális klinikai megállapítások: mycognathia, glossoptosis és cleft palate.
diagnózis
Sok esetben a craniofaciális szerkezeti rendellenességek ultrahang ultrahang segítségével azonosíthatók a terhesség alatt, bár az esetek szűkösek..
Ebben az értelemben gyakrabban fordul elő, hogy Pierre Robin szindróma gyanúja a szülés utáni vagy gyermekkori fázisban következik be. Az érintettek közül sokban a jelek szerkezete jelentősen nyilvánvaló, így a diagnózist a fizikai vizsgálat mellett radiológiai vizsgálatokkal is megerősítik.
A másik eset azonban szükséges ahhoz, hogy korábban végezzünk légúti vizsgálatot, majd radiológiai vizsgálatot, hogy meghatározzuk a szindróma jelenlétét..
Ezen túlmenően ezen patológia diagnosztizálásának egy másik alapvető aspektusa más területek, különösen a szív- és idegrendszer feltárása, mivel más típusú életveszélyes rendellenességek is megjelenhetnek..
Végül a diagnosztikai beavatkozás tartalmazhat egyéni és családi genetikai vizsgálatot a lehetséges genetikai kapcsolatok azonosítására.
kezelés
A Pierre Robin szindróma tipikus kezelése a craniofacialis rendellenességek korrekciójára szolgáló sebészeti eljárásokon alapul (Arancibia, 2006):
- légcsőmetszés.
- A palatalis clefts bezárása.
- Az állkapocs meghosszabbítása.
- Csontelhárítás.
- Nyelvrögzítés.
Ezenkívül más farmakológiai megközelítéseket alkalmaznak a szívpatológiák, epilepsziás epizódok és más neurológiai események kezelésére is..
Ezen túlmenően az érintett emberek általában a nyelvi termeléssel kapcsolatos nehézségeket mutatnak, így sok esetben a korai logopédiai megközelítés elengedhetetlen.
Az alapvető cél egy hatékony kommunikációs módszer létrehozása a fennmaradó kapacitásokon keresztül, és az új készségek megszerzésének ösztönzése.
referenciák
- AAMADE. (2016). Pierre Robin szindróma. Az anomáliák és a dentofacialis malformációk szövetségéből szerezhető
- Arancibia, J. (2006). Pierre Robin szekvencia. Gyermekgyógyászati pulmonológia, 34-36.
- C. C. (2016). Útmutató Pierre Robin szekvenciájának megértéséhez.
- Arcok. (2016). Pierre Robin szekvencia. A Natinoal Craniofacial Egyesületből származik
- Lee, J., Thottam, P., Ford, M., és Jabbour, N. (2015). Az alvási apnoe jellemzői a Pierre-Robin szekvenciájú csecsemőknél: Van-e javulás az előrehaladott korban? International Journal of Pediatric Otorhinolaryngology, 2059-2067.
- NIH. (2016). izolált Pierre Robin szekvencia. A Genetics Home Reference-ből származik
- PRA. (2016). Mi az a Pierre Robin Sequence (PRS)? A Piere Robien Ausztráliából származik
- Rathé, M., Rayyan, M., Schoenaers, J., Dormaar, J., Breuls, M., Verdonck, A., Hens, G. (2015). Pierre Robin-szekvencia: A légzőszervi és szövődmények kezelése az első életévben egy harmadlagos referenciaközpontban. International Journal of Pediatric Otorhinolaryngology, 1206-1212.
- Srifhar Reddy, V. (2016). A felső légúti elzáródás értékelése a csecsemőknél Pierre Robin szekvenciával és a poliszomnográfia szerepével - A jelenlegi bizonyítékok áttekintése. Gyermekgyógyászati vélemények, 80-87.
- Tolarova, M. (2014). Láttam Robin Sequence-t. Letöltött a Medscape-ből.


